手术后患者出现疼痛的原因是机体受到手术刺激(组织损伤)所致炎症或直接的神经损伤。有效的术后疼痛治疗,可减轻患者痛苦,也有利于康复。
目前推荐多模式镇痛(Multimodal Analgesis, MMA)方案,即联合应用不同镇痛技术或作用机制不同的镇痛药,分别作用于疼痛传导通路上的不同节点和不同受体,以减少对单一药物和单一机制的依赖,最小化药物的副作用,同时达到最大化的镇痛效果。
2017 年中华医学会麻醉学分会发布了成人手术后疼痛管理专家共识 [1],其中推荐了不同类型手术后预期疼痛强度及术后多模式镇痛方案(见表 1),我们发现其中不少工作以往被忽视,但实际可由外科医生积极参与完成。
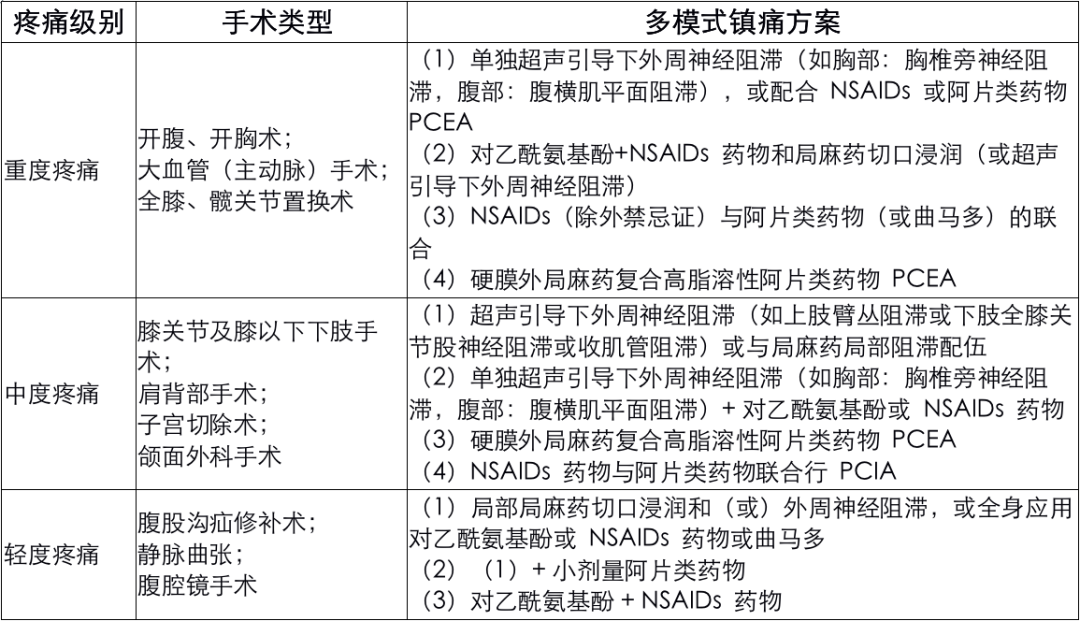
表格 1 不同类型手术后预期疼痛强度及术后多模式镇痛方案
术前预防性镇痛
2016 年的一项 meta 分析表明禁食前口服 200~400 mg 塞来昔布一次,有增强术后镇痛作用和节约吗啡的作用 [2],RCT 试验表明手术前 30~45 min 静注帕瑞昔布 40 mg 有同样的作用 [3][4]。2017 年中国成人手术后疼痛管理专家共识也推荐术前应用选择性 COX-2 抑制剂塞来昔布或帕瑞昔布。
术中镇痛及预防措施
1 外周神经阻滞:
通常由麻醉医生在超声引导下完成。不过,在胸科轮转时,也见过教授在胸腔镜直视下对患者行胸椎旁神经阻滞。
2 局麻药切口浸润:
可明显减少术后镇痛药物的使用,这个得依赖于外科医生在手术台上完成。可使用 0.5%~0.75% 罗哌卡因(最大量 3 mg/kg)或上述浓度的布比卡因(最大量 1.5 mg/kg),尤其适用于小切口和腹腔镜 Trocar 穿刺孔 [5]。
3 手术体位
及固定患者时,满足手术要求的前提下,尽量符合人体生理结构,减少压迫。
4 手术操作
化手术操作,尽量减少不必要的组织牵拉及损伤。
5 腹腔冲洗
冲洗后应及时吸走腹腔内的冲洗液和血液,以免其聚在上腹部,刺激膈肌和膈神经所致术后肩背部疼痛。
6 气腹
腹腔镜手术结束之后尽可能排尽腹腔内的二氧化碳气体,避免腹部胀痛。
7 引流管
腹腔引流管置于合适位置后,尽快固定,避免移位引起术后刺激性疼痛。
8 术后镇痛药物的合理使用
镇痛泵是目前术后镇痛最常用和最理想的方法,适用于手术后中到重度疼痛。麻醉医生会根据患者及手术情况配好镇痛药物,加入到患者自控式镇痛泵(patient controlled analgesia,PCA),其作用时间通常为 1~2 天。
常采用的是一次性电子静脉泵(PCIA),配置药物总量 100~150 ml 左右,速度一般设定为 2 ml/小时,患者可每 15 min 按压镇痛泵额外泵入 1 ml,通常在术后 2 天拔泵。
但是,疼痛在术后 24 至 72 小时内最为严重,个别患者可能持续数日或数周。完全使用镇痛泵不能满足某些患者的术后镇痛要求,此时就需要外科医生根据表 1 以及对患者进行疼痛评估后补充应用镇痛药物。
9 阿片类药物:
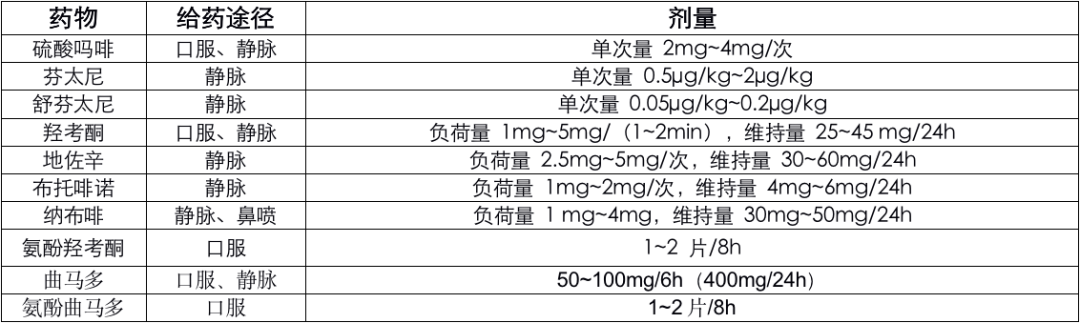
表格 2 常用的中枢镇痛药
备注:
复方口服镇痛药起效常较单一药物为快,作用强度增加(相加或协同作用),国内常用的镇痛制剂为氨酚羟考酮(每片含对乙酰氨基酚 375 mg + 羟考酮 5 mg)和氨酚曲马多(每片含对乙酰氨基酚 375 mg + 曲马多 50 mg)。
10 NSAIDs 类药物:
此类药物具有解热、镇痛、抗炎、抗风湿作用,主要作用机制是抑制环氧合酶(COX)和前列腺素(PGs)的合成。有报告称,具有两种机制的非选择性 NSAIDs 药物有互补的药理作用。
该类药物的口服剂型一般均可用于可口服患者的术后轻、中度疼痛的镇痛,或在术前、手术结束后作为多模式镇痛的组成部分,尤其适用于停用 PCA 后,大手术残留痛的镇痛。
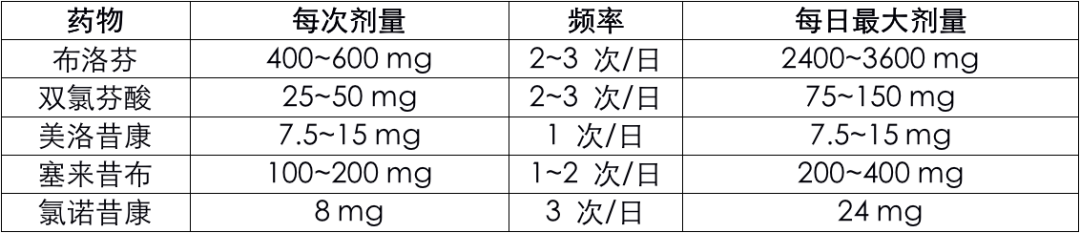
表格 3 常用口服 NSAIDs 类药物
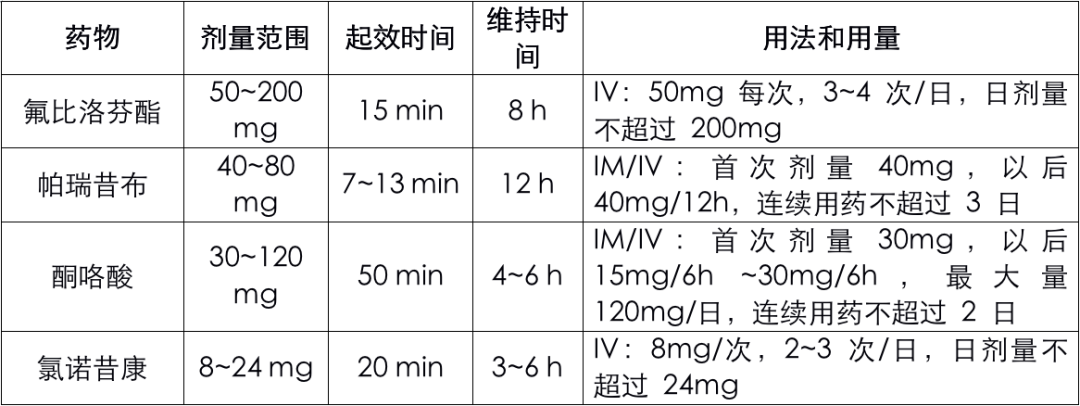
表格 4 常用注射 NSAIDs 类药物
备注:
NSAIDs 类药物均有「封顶」效应,故不应超量给药;
缓慢静脉滴注不易达到有效血药浓度,应给予负荷量再给维持量;
NSAIDs 药物的血浆蛋白结合率高,故不能同时使用两种药物,但同类药物中,一种药物效果不佳,可能另外一种药物仍有较好作用。
11 对乙酰氨基酚:
单独应用对轻至中度疼痛有效,与阿片类或曲马多或 NSAIDs 药物联合应用,可发挥镇痛相加或协同效应。
常用剂量为每 6 h 口服 6 mg/kg~10 mg/kg,最大剂量不超过 3000 mg/日,联合给药或复方制剂日剂量不超过 1500 mg,否则可能引起严重肝脏损伤和急性肾小管坏死。
12 其他疗法:
催眠、暗示、音乐、松弛和精神疗法等均可用于术后镇痛。这些方法通常无害,但因作用方式和强度不一,还不能形成统一模式,但可酌情鼓励患者应用。
处理阿片类药物副作用
术后镇痛药物副作用的处理更是得依赖于外科医生处理。其总的原则:
①停药或减少药物用量;
②治疗副作用;
③改用其他类药物;
④改变给药途径。
常见的副作用处理如下:
1 恶心呕吐:
请忘掉传统的胃复安吧,5-HT3 受体拮抗剂才是正确的选项。
给予小剂量 5-HT3 受体抑制剂治疗,昂丹司琼 1 mg、多拉司琼 12.5 mg、格拉司琼 0.1 mg 和托烷司琼 0.5 mg。
也可给予地塞米松 2 ~ 4 mg,氟哌利多 0.625 mg 或异丙嗪 6.25~12.5 mg。
2 呼吸抑制:
阿片类药物可导致呼吸变慢。当患者出现呼吸频率 ≤ 8 次/min、呼吸空气时 SpO2<90% 或出现浅呼吸,应视为呼吸抑制,立即给予治疗。
治疗方法包括立即停止给予阿片类药物,吸氧,强疼痛刺激,必要时建立人工气道或机械通气,静脉注射纳洛酮(根据呼吸抑制的程度,每次 0.1 mg~0.2 mg,直至呼吸频率 >8 次/min 或呼吸空气时 SpO2>90%,维持用量 5 μg/(kg·h)~10 μg/(kg·h)。
3 便秘:
可使用接触性泻药 (如番泻叶制剂,睡前 2 片) 单用或加用大便软化剂 (如口服多库酯钠、一次 100 mg、一日 2 次);或每日给予渗透性轻泻药 (如乳果糖 30 ml,或聚乙二醇 17 g)。
临床医生应鼓励所有患者增加液体摄入、活动和膳食纤维摄入,除非患者处于严重虚弱状态且经口摄入液体受限,或疑似有肠梗阻。
4 瘙痒:
第二代抗组胺药氯雷他定作用时间长,镇静作用轻,推荐使用,剂量 10 mg/日。
参考文献
[1] 中华医学会麻醉学分会. 成人手术后疼痛管理专家共识(2017)[EB/OL][2020-05-30].https://www.csahq.cn/guide/detail_388.html.
[2] Khan J S, Margarido C, Devereaux P J, et al. Preoperative celecoxib in noncardiac surgery: A systematic review and meta-analysis of randomised controlled trials.[J]. European journal of anaesthesiology, 2016, 33(3): 204–214.
[3] Riest G, Peters J, Weiss M, et al. Preventive effects of perioperative parecoxib on post-discectomy pain[J]. British Journal of Anaesthesia, 2008, 100(2): 256–262.
[4] Shuying L, Xiao W, Peng L, et al. Preoperative intravenous parecoxib reduces length of stay on ambulatory laparoscopic cholecystectomy[J]. International Journal of Surgery, 2014, 12(5): 464–468.
[5] 中华医学会麻醉学分会. 成人日间手术后镇痛专家共识 (2017)[EB/OL][2020-05-30].https://www.csahq.cn/guide/detail_396.html.
